Thema: Sociale benadering palliatieve zorg en ondersteuning
Brochure Sociale benadering palliatieve zorg en ondersteuning
Brochure Sociale benadering palliatieve zorg en ondersteuning
24 juni 2025
De palliatieve fase begint als iemand de diagnose krijgt dat hij of zij niet meer beter wordt. Of wanneer iemand kwetsbaar is geworden door ouderdom. Palliatieve zorg is iets anders dan terminale zorg. We spreken over terminale zorg wanneer het overlijden op korte termijn (drie maanden of minder). wordt verwacht. Palliatieve zorg en ondersteuning kunnen maanden tot jaren duren. Deze zorg richt zich op een zo goed mogelijke kwaliteit van leven vanuit vier dimensies: fysiek, sociaal, psychisch en zingeving. Daarbij is een belangrijke rol weggelegd voor de sociale aspecten van zorg. Dit noemen we een sociale benadering van palliatieve zorg. Wat betekent dit?
In de brochure Sociale benadering palliatieve zorg en ondersteuning staat veel informatie over goede palliatieve zorg en ondersteuning. Met aandacht voor zingeving, mentaal welzijn, sociale relaties en deelname aan de maatschappij.
Delen:
Ook interessant
Visual life-events en opeenvolgende problematiek
Samenwerken en vooruitdenken om domino-effect te voorkomen
Visual life-events en opeenvolgende problematiek
8 november 2023
Te horen krijgen dat je ongeneeslijk ziek bent is een life-event. Het is een gebeurtenis dat veel invloed heeft op het leven zoals je dat tot dan toe kent. Het is vaak ook het begin van een aantal gebeurtenissen en ontwikkelingen die, vaak in korte tijd, achter elkaar plaats vinden. Niet alleen op medisch gebied, maar juist ook op andere levensterreinen.
Ongeneeslijk ziek zijn kan leiden tot verlies van een baan, tot schulden, een gedwongen verhuizing, verlies van contacten of zingevingsvragen. Stress en ongerustheid bij gezinsleden kunnen hun weerslag hebben op relaties binnen het gezin of met vrienden, of op de schoolprestaties van kinderen.
Sociaal vraagstuk
De visual Life-events en opeenvolgende problematiek laat zien tot welke opeenvolgende problemen een ongeneeslijke ziekte kunnen leiden. Voor degene die ziek is én voor naasten. In het privéleven als partner of als ouder. Ook als het gaat om werk, inkomen en mee blijven doen in de maatschappij. Het maakt duidelijk dat ongeneeslijk ziek zijn een zorg, maar vooral een sociaal vraagstuk is.
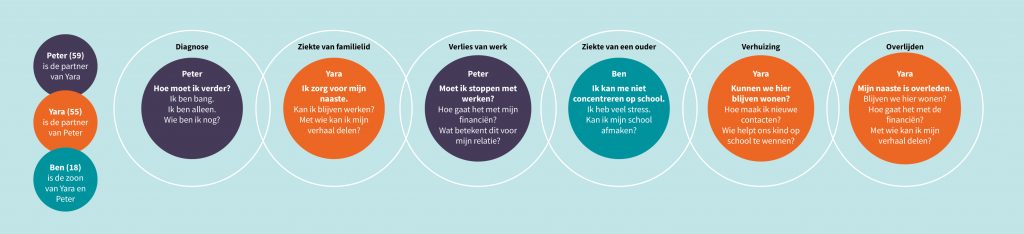
Download hier de visual Life-events en opeenvolgende problematiek
De diagnose ‘u wordt niet meer beter’, maakt Peter angstig en roept bij hem levensvragen op als ‘Hoe moet ik verder?’ en ‘Wie ben ik nog?’ Zijn partner Yara zorgt voor hem en vraagt zich af of ze kan blijven werken. Ze zou haar verhaal en haar zorgen ook graag delen met iemand. Met wie? Peter maakt zich zorgen over de invloed die zijn ziek zijn kan hebben op zijn relatie en op hun financiële situatie. Ook zoon Ben maakt zich zorgen. Hij ervaart stress en kan zich moeilijk concentreren op school. Wie helpt hem met het komend verlies van zijn vader? En bij wie kan Yara terecht met haar verhaal, nu en na het overlijden van Peter? Gaat zij het financieel redden, alleen?
Voorspelbaar
Veel van deze opeenvolgende problemen en vragen zijn voorspelbaar. Professionals kunnen inschatten welke uitdagingen, problemen en risico’s mensen met een ongeneeslijke ziekte, en hun naasten, kunnen tegenkomen.
Samen vooruitdenken
Door vooruit te denken op wat kan komen, kunnen ze het domino-effect van de opeenvolgende problematiek beperken en voorkomen dat problemen onnodig uit de hand lopen. Daarvoor is het noodzakelijk dat op tijd ook andere dan alleen medische zorg wordt ingeschakeld en samenwerking wordt gezocht met andere disciplines, in het sociaal domein en welzijn. Het moet vanzelfsprekend zijn dat (huis)artsen en andere medische hulpverleners, collega’s uit andere sectoren zo vroeg mogelijk betrekken bij een gezin, dat ze kennis uitwisselen en samen vooruitdenken. Zoals een maatschappelijk werker, een geestelijk verzorger, een leraar, een werkgever of een budgetcoach. Zodat samen zorg én ondersteuning gegeven kan worden bij zowel fysieke als sociale, psychische en zingevingsvraagstukken.
Aandacht vanuit sociaal domein
Het onderzoek ‘Palliatieve zorg en ondersteuning in de praktijk – Onderzoek naar palliatieve zorg en ondersteuning vanuit het sociaal domein’ van Agora, uitgevoerd door jb Lorenz, laat zien dat er nog veel te winnen valt als het gaat om aandacht voor palliatieve zorg binnen het sociaal domein. Er is onvoldoende aandacht voor de wensen en behoeftes van vooral jongeren met een ongeneeslijke zieke en mensen met een jong gezin en een baan. Kwaliteit van leven, veerkracht, mee blijven doen en je kunnen blijven ontwikkelen, is voor iedereen belangrijk, maar vraagt bij jongvolwassenen en mensen in de bloei van hun leven om andere interventies dan bij ouderen.
Leerwerkplaatsen
In de leerwerkplaatsen die Agora begeleidt, wordt het domino-effect van de opeenvolgende problematiek uitgebreid besproken. En is volop aandacht voor integrale samenwerking en samen vooruitdenken. Bijvoorbeeld door samen casuïstiek te bespreken en daarbij aandacht te hebben voor zorg én ondersteuning, met aandacht voor de vier dimensies fysiek, sociaal, psychisch en zingeving.
Bekijk de film Proeftuin Maarsen – Samen werken aan kwaliteit van leven , waarin de opeenvolgende problematiek aan de orde komt.
Meer weten over een leerwerkplaats in jouw wijk of gemeente? Neem dan contact op met Agora en mail naar: info@agora.nl
Meer informatie
Lees eerder verschenen artikelen over opeenvolgende problematiek:
- Samenwerking om opeenvolging problematiek te doorbreken
- Life-events spelen grote rol in de palliatieve fase
- Life-events hebben een enorme impact. Gelukkig zijn ze te voorspellen.
Brochure Sociale benadering palliatieve zorg en ondersteuning met veel informatie over goede palliatieve zorg en ondersteuning. Met aandacht voor zingeving, mentaal welzijn, sociale relaties en deelname aan de maatschappij.
Infographics Met wie kan ik samenwerken? en Welke vragen kan iemand hebben in deze fase van het leven?
Zelf mee aan de slag: brochure De palliatieve benadering – Tools en producten voor kennis en bewustwording.
Delen:
Ook interessant
Vijf infographics als instrument voor professionals op het gebied van de palliatieve benadering
Vijf infographics als instrument voor professionals op het gebied van de palliatieve benadering
26 november 2020
Als hulpmiddel bij het werk op het gebied van de palliatieve benadering heeft Agora een aantal infographics ontwikkeld. Ze zijn bedoeld voor mensen die alleen of samen met hun collega’s willen nadenken en werken aan bewustwording over de palliatieve fase.
Uit de infographics blijkt dat er veel contact is met professionals andere werkvelden. Om samenwerken te bevorderen is er ook een invulmodel ontwikkeld waar u zelf mee aan de slag kunt. Het zijn er vijf en je kunt ze allemaal downloaden:
- ‘Welke vragen kan iemand hebben in deze fase van het leven?’ In deze infographic staat een aantal vragen benoemd, onderverdeeld in de vier dimensies van palliatieve zorg: lichamelijk, psychisch, sociaal en zingeving. Gebruik hem het gesprek aan te gaan in jouw netwerk. Wat is jullie visie op goede palliatieve ondersteuning? Herken je de vragen die mensen hebben? Ken je de professionals die hierbij horen binnen jouw gemeente? Hoe kun je samenwerken en elkaar versterken?
- In de infographic ‘Palliatieve benadering: met wie kan ik samenwerken?‘ vind je per dimensie (lichamelijk, psychisch, sociaal en zingeving) met wie je kunt samenwerken.
- In de infographic ‘Zingevingsvragen, bij wie kun je terecht?’ zie je in één oogopslag bij wie je terecht kunt voor welke vragen van je cliënt.
- In de tweede infographic Palliatieve benadering: met wie kan ik samenwerken? kun je dit voor je eigen omgeving zelf invullen. Gebruik deze infographic met je team, tijdens een workshop of alleen.
- In de infographic ‘Palliatief, maar nog (lang) niet terminaal’ leggen we in een aantal beelden uit wanneer palliatieve fase en wanneer de terminale fase start. Weet je in welke fase jouw organisatie in beeld komt? Welke rol heb je dan? En met wie werk je samen? Gebruik deze infographic om hier samen over te praten.
Tools en producten van Agora voor kennis en bewustwording
De palliatieve benadering
Tools en producten van Agora voor kennis en bewustwording
16 mei 2024
Passende palliatieve ondersteuning en zorg aan mensen in de laatste levensfase en hun naasten is maatwerk. Kwaliteit van leven staat voorop. De méns staat centraal en niet de ziekte. Maatwerk vraagt optimale samenwerking tussen zorg en het sociaal domein, met aandacht voor de vier dimensies van de palliatieve benadering: fysiek, sociaal, psychisch en zingeving.
Onze tools en producten hebben we samengebracht in de handzame brochure ‘De sociale benadering palliatieve ondersteuning en zorg – Tools en producten voor kennis en bewustwording’. Deze dragen allemaal bij aan kennis en bewustwording over de sociale benadering van palliatieve zorg en aan zingeving in de palliatieve fase.
De infographics en films in de brochure zijn bedoeld voor scholing en trainingen voor professionals, mantelzorgers en vrijwilligers die ondersteuning en zorg verlenen aan mensen in de palliatieve fase en hun naasten.
De infographics bieden informatie en achtergronden over de vier dimensies van de palliatieve benadering en over zingeving; de films en de casuïstiek geven direct mogelijkheden om met de palliatieve benadering en met zingeving inhoudelijk aan de slag te gaan.
Alle materialen in de brochure zijn te downloaden en rechtenvrij te gebruiken.
Bekijk hier de online brochure met alle links naar de infographics en de films.

In de brochure ‘De sociale benadering palliatieve ondersteuning en zorg – Tools en producten voor kennis en bewustwording’ zijn Agora-infographics en films verzameld waarmee professionals zelf aan de slag kunnen met de sociale benadering van palliatieve zorg en met zingeving in de palliatieve fase.
Vroegtijdige inzet van palliatieve zorg draagt bij aan kwaliteit van leven. Integrale aandacht voor alle vier dimensies van de palliatieve benadering zijn daarbij belangrijk, dus fysiek, sociaal, psychisch en zingeving.

‘Sterven en rouwen zijn voor iedereen anders: er is geen one size fits for all’
‘Sterven en rouwen zijn voor iedereen anders: er is geen one size fits for all’
16 mei 2023
Veel mensen gaan ervan uit dat een goede dood een dood is waarbij de stervende omringd is door familie en vrienden. ‘In de praktijk gaat het vaak anders’, zegt adviseur ethiek Laura Hartman. Ze vindt dat de grillige, vaak onvoorspelbare variaties rond sterven en verlies meer aandacht mogen krijgen. ‘Ook de behoeften van stervenden en rouwenden lopen sterk uiteen. Afstemming en flexibiliteit zijn voorwaarden voor een goede ondersteuning.

‘In beleidstaal vind je veel meer woorden voor succes dan voor verlies’
Laura Hartman, voormalig adviseur ethiek bij Raad voor Volksgezondheid en Samenleving (RVS) en het Centrum voor Ethiek en Gezondheid (CEG).
Als projectleider van het adviestraject Stervelingen van de Raad voor Volksgezondheid en Samenleving (RVS), sprak onderzoeker en adviseur ethiek Laura Hartman met zorgverleners, beleidsmakers, rouwbegeleiders en mensen die zelf een sterfgeval in hun directe omgeving hadden meegemaakt. Wat haar het meest raakte tijdens al die gesprekken? ‘Dat vrijwel iedereen die een dierbare had verloren, zich een tijdlang erg eenzaam had gevoeld.’
Voor ze aan het RVS-traject begon, dacht ze dat we in Nederland behoorlijk goed omgaan met sterven, rouwen en verlies. ‘Dat is helemaal niet zo!’, zeiden mensen die een ingrijpend verlies hadden meegemaakt. Hartman: ‘Vaak hadden ze het gevoel dat ze anderen belastten, als ze hun gevoelens van rouw en verlies ter sprake brachten.’
Waarom vinden we omgaan met sterven, rouwen en verlies zo moeilijk?
‘Naarmate we meer kunnen genezen en langer leven, wordt het steeds moeilijker om te spreken over het einde. We duwen onze sterfelijkheid als het ware weg. Een treffende anekdote is dat kinderen vroeger niet wisten waar baby’s vandaan kwamen, maar wel hoe een sterfbed eruitzag. Nu is het juist andersom. Dat komt ook omdat tweederde van de mensen tegenwoordig buitenshuis sterft: in een ziekenhuis, verpleeghuis of hospice. Tegelijk hebben we, door de afnemende invloed van de kerken en meer culturele diversiteit, ook minder vaste rituelen om met de dood om te gaan. We zijn ons houvast kwijt, daardoor voelen veel mensen zich onthand.’
Geldt dat ook voor beleidsmakers en andere professionals die in hun werk te maken hebben met sterven en rouw?
‘Ja, dat begint vaak al met ongemak en verlegenheid om de juiste woorden te vinden. In beleidstaal vind je veel meer woorden voor succes dan voor verlies. Ouderen moeten “vitaal ouder worden”. De laatste fase van toenemende afhankelijkheid en afnemende gezondheid, die soms wel 15 jaar duurt, wordt in het beleidsjargon nauwelijks benoemd. En bij kankerpatiënten wordt er vaak gesproken in een soort oorlogstaal: zij moeten “opstaan tegen kanker”. Als het jou niet lukt kanker “te overwinnen”, ben je een verliezer. Tekenend is ook dat tijdens Covid vaak werd gesproken over “oversterfte”. Dat is een abstract begrip, waarachter een wereld van leed en emoties schuilgaat, die we niet benoemen.’
Hoe kunnen professionals zich beter uitdrukken?
‘Dat is zoeken, er is niet één manier. Maar het lijkt me goed om kwetsbaarheid, verlies en de naderende dood vaker te benoemen en ons ook te verdiepen in nieuwe woorden, uitdrukkingen en metaforen over verlies en sterven. Schrijfster Babet te Winkel schreef een boekje met zelfbedachte woorden voor rouw en verlies. Zoals aanwezig in afwezigheid: hoe iemand er nog steeds is in de lege plekken die diegene achterliet. Bijvoorbeeld in de stoel waar hij altijd zat. Een metafoor die rouwenden vaak herkenbaar en behulpzaam vinden is die van de bal in de doos. Stel je een bal voor in een doos waarin een ‘pijnknop’ zit. Aan het begin van het verlies is de bal zo groot dat hij de pijnknop bij het minste of geringste indrukt. Naarmate de tijd verstrijkt, wordt de bal kleiner en raakt hij de pijnknop minder vaak. Maar de bal kan nog steeds op de pijnknop terechtkomen. De pijn kan dan even hevig zijn als aan het begin van de rouw. Het idee is dat rouw nooit helemaal overgaat en dat mensen op onverwachte momenten nog steeds overspoeld kunnen worden door verdriet.’
Wat kunnen professionals en beleidsmakers in zorg en welzijn regelen om te zorgen dat stervenden en rouwenden zich meer ondersteund voelen?
‘Uit onderzoek blijkt dat er tijdens een stervensproces meestal sprake is van een kernnetwerk: 1 tot 5 personen die van heel dichtbij het stervensproces meemaken en zorg bieden. Het zou goed zijn als professionals in zorg en welzijn niet alleen aandacht hebben voor de stervende, maar ook dat kernnetwerk ondersteunen. Dat kan ook meer rust geven aan stervenden.
Verder denk ik dat professionals zich altijd bewust moeten zijn van de vaak grillige, onvoorspelbare variaties rond sterven en rouw. Veel mensen gaan ervan uit dat een goede dood een dood is waarbij de stervende omringd is door familie en vrienden. Zij spreken open over de dood, alles wordt gezegd, alle ruzies zijn bijgelegd. Vaak gaat het anders: dan is er toch ruzie of gaat iemand alleen dood. Of de stervende wil niet over de dood praten en heeft helemaal niets geregeld. Ook de behoeften van rouwenden lopen sterk uiteen. Afstemming en flexibiliteit zijn daarom voorwaarden voor een goede ondersteuning.’
‘De grillige, vaak onvoorspelbare variaties rond sterven en verlies mogen meer aandacht krijgen‘
Hoort professionele ondersteuning bij sterven en rouwen vooral thuis bij zorg en welzijn?
‘Mensen gaan dood ‘in de zorg’, lijkt het soms. Alsof andere sectoren er niets mee te maken hebben. Het tegendeel is waar. Zo kunnen gemeentes eraan bijdragen dat sterven en rouwen weer meer vanzelfsprekende onderdelen van onze samenleving worden. Bijvoorbeeld door jaarlijks activiteiten te organiseren rondom dood of rouw. Of door kunstenaars uit te nodigen om in de publieke ruimte kunst te maken over sterven, rouwen en verlies.
Ook op allerlei andere terreinen in de samenleving kunnen we dingen doen, om beter samen te leven met de dood. Variërend van een werkgever die iemand uit het kernnetwerk een paar weken verlof geeft, tot een school die een leerling een herkansing geeft, omdat de toets was gepland op de sterfdag van haar broer. Maar er is geen one size fits for all. De één heeft na een overlijden van een dierbare een lange periode vrij nodig, terwijl de ander juist zo snel mogelijk weer aan het werk wil.’
Er is een groeiende groep van zogenaamde ‘tussenlanders’: mensen die niet te genezen zijn, maar vaak nog jarenlang stabiel zijn. Wat hebben zij nodig?
‘Deze mensen kunnen vaak nog wel deelnemen aan het arbeidsproces. Werkgevers zijn zoekende hoe ze met deze groep om moeten gaan. Sommige ‘tussenlanders’ willen niets liever dan werken, maar mogen dat om allerlei redenen niet meer van hun werkgever. Misschien zou het deze groep helpen als werkgevers afstappen van de tegenstelling tussen ‘je werkt wel of je werkt niet’. Dat ze voor deze werknemers een flexibel rooster invoeren, waarbij ze soms meer en soms minder kunnen werken.’
Wat kunnen we verder doen?
‘Het belangrijkste is dat we vaker in gesprek gaan met mensen die te maken hebben met sterven, rouw en verlies. Dat we vragen waar ze behoefte aan hebben, in plaats van dat vooraf in te vullen.
Vaak wordt onderschat hoeveel steun mensen kunnen halen uit relatief kleine gebaren. Niet alleen van vrienden en buurtgenoten, maar ook van collega’s, leidinggevenden, scholen en opleidingen. Een appje van je leidinggevende op de sterfdag van een dierbare, een bos bloemen als je voor het eerst weer op het werk verschijnt, een mentor op school die meedenkt over een aangepast lesrooster: dat kan zoveel betekenen. Zo geef je iemand het gevoel: we denken aan je, je staat niet hier niet helemaal alleen in.’
De rol van het sociaal domein bij palliatieve ondersteuning
De rol van het sociaal domein bij palliatieve ondersteuning
17 januari 2024
Agora heeft het vaak over ‘het sociaal domein’. Wie of wat bedoelen we daarmee? En waarom speelt dat sociaal domein zo’n belangrijke rol bij de palliatieve zorg en ondersteuning aan mensen met een ongeneeslijke ziekte en hun naasten?
Dina (35): ‘Ik heb te horen gekregen dat ik een ongeneeslijke ziekte heb en mijn leven staat op zijn kop. Bij wie kan ik terecht met mijn zorgen en met mijn verhaal? Wie weet antwoord op praktische vragen die ik heb, zoals: kunnen we in ons huis blijven wonen als mijn inkomen straks wegvalt? Kan ik huishoudelijke hulp krijgen? En hulpmiddelen, om zo zelfstandig mogelijk te blijven? Mijn partner en mijn kind wil ik zoveel mogelijk ontzien; zij hebben zo hun eigen zorgen. En ik wil niet altijd mijn vriendinnen vragen. Zij doen al zoveel. Ik wil onze vriendschap niet belasten.’
Sociale benadering
Agora streeft naar een sociale benadering van palliatieve zorg: integrale aandacht voor palliatieve zorg en ondersteuning en voor kwaliteit van leven vanuit vier dimensies: fysiek, sociaal, psychisch en zingeving. Palliatieve zorg en ondersteuning kunnen maanden tot jaren duren. Waar hebben mensen behoefte aan in deze fase van het leven? Hoe sluiten we aan bij hun behoeften, wensen en waarden ? En hoe organiseer je dat zo goed mogelijk? Lokale samenwerking is daarbij de sleutel: samenwerking tussen professionals uit de gezondheidszorg en het sociaal domein.
Definitie Sociaal domein
Er bestaan verschillende definities van ‘het sociaal domein’. Agora volgt de definitie van ZonMw:
‘Onder sociaal domein verstaan wij het veld dat uitvoering geeft aan de Jeugdwet, Participatiewet, Wmo en deels de wet Publieke gezondheid. Hierin werken gemeenten en maatschappelijke organisaties samen aan gezondheid, welzijn en veiligheid. Om samen de brede benadering van gezondheid en ondersteuning te bevorderen en burgers volwaardig te laten participeren.’
Doelgroep sociaal domein
De definitie op www.zowerktdezorg.nl beschrijft het sociaal domein kijkend naar de doelgroep:
‘Het beleidsterrein dat ondersteuning en zorg regelt voor mensen die (potentieel) kwetsbaar zijn en zichzelf – of met hulp van naasten – niet kunnen redden in de samenleving.’
Het sociaal domein en palliatieve ondersteuning
Alle elementen die in de definitie van ZonMw genoemd worden – gemeenten, maatschappelijke organisaties, gezondheid en welzijn, de brede benadering van gezondheid en ondersteuning en volwaardig participeren – zijn belangrijk voor goede palliatieve zorg. Ze dragen er integraal aan bij dat mensen met een ongeneeslijke ziekte en hun naasten, hun leven thuis kunnen inrichten op een manier die past bij hun wensen, waarden en sociale omgeving, waarbij kwaliteit van leven centraal staat.
Gemeenten
Ongeneeslijk ziek zijn kan leiden tot een reeks life-events waar gemeenten een verantwoordelijkheid of rol bij (kunnen) bij hebben. Mensen met een ongeneeslijke ziekte en hun naasten maken gebruik van Wmo-diensten, welzijnsorganisaties, mantelzorgondersteuning en/of buurt- en wijkteams. Ze kunnen afhankelijk zijn (of worden) van een uitkering of schulden opbouwen door arbeidsongeschiktheid of hoge kosten. De gemeente is als regisseur van het sociaal domein verantwoordelijk voor de inkoop en beschikbaarheid van deze diensten en voorzieningen.
Gemeenten zijn zich vaak weinig bewust dat zij daarmee ook een rol en taak hebben als het gaat om de ondersteuning en zorg van inwoners met palliatieve zorgbehoeften. Een wethouder stelde dat palliatieve zorg geen gemeentelijke taak is, want ‘mensen in de palliatieve levensfase zijn hele zieke mensen en die horen in het ziekenhuis, verpleeghuis of hospice’. Dat is een hardnekkig beeld. Nivel-cijfers (2023) laten zien dat meer dan de helft van alle mensen met een ongeneeslijke ziekte, in een palliatieve fase, thuis overlijden en niet in een ziekenhuis of hospice.
Maatschappelijke organisaties
De palliatieve fase begint zodra iemand te horen krijgt dat hij of zij een ongeneeslijke ziekte heeft. Maar dat betekent niet dat het leven meteen stopt. In tegendeel: de palliatieve fase kan soms jaren duren en het leven kan nog veel te bieden hebben. Het gaat om kwaliteit van leven. Juist daar kunnen maatschappelijke organisaties een rol vervullen en ondersteunend of aanvullend zijn op het medische domein, dus sociaal, psychisch en zingeving. Denk aan culturele- en sportverenigingen, buurthuizen, kerken en moskeeën en vrijwilligersorganisaties.
Gezondheid en ondersteuning
Mensen met een ongeneeslijke ziekte en hun naasten moeten zelf richting kunnen blijven geven aan hun leven en voldoende kwaliteit van leven ervaren. Dat is de kern van goede palliatieve zorg en ondersteuning.
De palliatieve fase begint met de medische diagnose ‘u wordt niet meer beter’. Zorgprofessionals zijn daarmee eigenlijk altijd als eerste in beeld. Het vraagt bewustzijn van zorgprofessionals om al in een vroeg stadium professionals en vrijwilligers uit het sociaal domein te betrekken. Daar zitten de experts in aandacht voor zingeving, mentaal en sociaal welzijn.
Volwaardig participeren
‘Kwaliteit van leven en veerkracht is voor mensen met een ongeneeslijke ziekte ontzettend belangrijk. Daarvoor is het van groot belang om mee te kunnen blijven doen; door mobiel te kunnen zijn of blijven en door ondanks de ziekte, te kunnen blijven ontwikkelen.’ Dit is één van de belangrijke bevindingen uit het onderzoek ‘Palliatieve zorg en ondersteuning in de praktijk – Onderzoek naar palliatieve zorg en ondersteuning vanuit het sociaal domein’, dat Agora in 2023 door jb Lorenz liet uitvoeren.
In iedere levensfase ligt het accent op specifieke behoeftes, maar werken, je kunnen blijven ontwikkelen of mee kunnen blijven doen, is voor iedereen belangrijk. Professionals binnen het sociaal domein kunnen bijdragen aan het gevoel van mee blijven doen en psychisch welbevinden, bijvoorbeeld door te kijken naar mogelijkheden voor vrijwilligerswerk of deelname aan lotgenotengroepen, speciale studietrajecten of om- en bijscholing.
Opeenvolgende problematiek
Uit onderzoek blijkt dat de life-events die het gevolg zijn van ongeneeslijk ziek zijn, zoals een lager inkomen en mogelijke schulden door arbeidsongeschiktheid, in grote mate voorspelbaar zijn. Dat betekent dat hulpverleners uit de zorg en het sociaal domein samen kunnen inschatten voor welke uitdagingen mensen met een ongeneeslijke ziekte en hun naasten, kunnen komen te staan. Niet alleen op medisch gebied, maar juist ook op andere levensterreinen. Door vooruit te denken en mensen voor te bereiden op wat kan komen, kunnen professionals uit de zorg en het sociaal domein mensen met een ongeneeslijke ziekte en hun naasten, beter ondersteunen. Zo kan voorkomen worden dat problemen onnodig uit de hand lopen.

Dina (35): ‘Ik heb een gesprek gehad met iemand van het sociaal wijkteam. Ze hebben nu een goed beeld van mijn situatie, het verwachte verloop van mijn ziekte en van de dingen die ik belangrijk vind. Via de Wmo krijg ik een scootmobiel, zodat ik zelfstandig naar buiten kan, zelf wat boodschappen kan doen of naar een vriendin kan. We krijgen via de Wmo nu ook één keer per week huishoudelijke hulp en dat is een ontlasting voor mijn partner en mijn kind. Op advies van de praktijkondersteuner van mijn huisarts heb ik onlangs contact gezocht met het Centrum voor Levensvragen. Ik heb nu af en toe een gesprek met een geestelijk verzorger en dat helpt me echt. Ik kan nu mijn verhaal kwijt en hoef niet steeds mijn naasten te belasten met mijn zorgen en mijn verdriet. De POH gaf aan dat er ook mogelijkheden zijn voor mijn kind om in gesprek te gaan met een jeugdhulpverlener over mijn ziekte en de situatie thuis, mocht daar behoefte aan zijn, ook als ik overleden ben. Dat vind ik een geruststellende gedachte.’
Meer informatie:
Brochure ‘Sociale benadering Palliatieve zorg en ondersteuning’
Onderzoeksrapport ‘Palliatieve zorg en ondersteuning in de praktijk – Onderzoek naar palliatieve zorg en ondersteuning vanuit het sociaal domein’,
Artikel ‘Nivel-indicatoren schetsen geen volledig beeld’
Informatie en achtergronden Geestelijke Verzorging Thuis
Routekaart sociaal domein Sociale kaart Nederland
Gemeentelijk sociaal domein en sociale basis
De termen ‘Gemeentelijk sociaal domein’ en ‘sociale basis’, zijn verwant aan het sociaal domein, maar er wordt iets anders mee bedoeld.
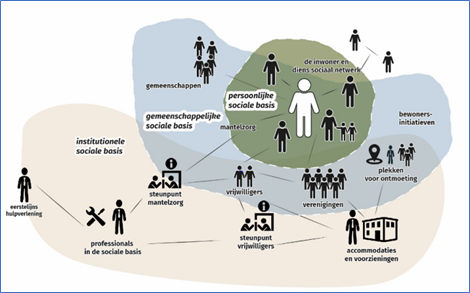
Gemeentelijk sociaal domein
Met ‘gemeentelijk sociaal domein’ wordt bedoeld dat wat door gemeenten geregeld wordt op het gebied van werk, participatie en zelfredzaamheid, zorg en jeugd (vanuit Wmo, Participatiewet en Jeugdwet en de Wet gemeentelijke schuldhulpverlening) en dus niet het hele veld dat er uitvoering aan geeft.
Sociale basis
De ‘sociale basis’ is een vrij nieuw begrip dat nog volop in ontwikkeling is. Landelijke en lokale partijen hebben ook nog geen eenduidige beschrijving van wat we verstaan onder ‘sociale basis’ Sommige gemeenten hebben er een eigen invulling aan gegeven. Anderen zijn er nog naar op zoek. In het Gezond en Actief Leven Akkoord (GALA) wordt de sociale basis als volgt omschreven:
‘vrij toegankelijke formele en informele activiteiten en voorzieningen gericht op het elkaar ontmoeten en ondersteunen, ontplooien en ontspannen die zorgen dat mensen kunnen samenleven en meedoen. Het versterken van de sociale basis gaat over het omzien naar elkaar in de wijken, buurten en dorpen. Maar ook over het autonoom kunnen leiden van het leven met eigen regie en een netwerk vanuit die basis.’
Binnen de sociale basis worden in het schema drie, deels overlappende en met elkaar verbonden lagen onderscheiden:
• Persoonlijke sociale basis: een inwoner en diens netwerk.
• Gemeenschappelijke sociale basis: formele en informele netwerken van inwoners in de wijk, waaronder burgerinitiatieven en compassionate communities zoals Villa Tröst, de compassievolle Hogeschool Rotterdam, Austerlitz Zorgt en Zorgvrijstaat Rotterdam.
• Institutionele sociale basis: accommodaties, collectieve voorzieningen en andere laagdrempelige voorzieningen waar iedere inwoner gebruik van kan maken zoals buurthuizen, het Centrum Jeugd & Gezin, bibliotheken, de buurtsportcoach en scholen. Daarnaast bestaat dit uit betaalde krachten (sociaal werkers zoals het welzijnswerk en het jeugd- en jongerenwerk).
Movisie: Wat is de sociale basis precies?
Movisie en Verwey-Jonker: Gesprekmodel sociale basis
Kennisbank
Bekijk onze agenda en kennisbank voor meer activiteiten, tools, producten en informatie die bijdragen aan meer kennis en bewustwording bij professionals over palliatieve zorg, de palliatieve benadering en zingeving.
Delen:
Ook interessant
Film ‘Leven met Parkinson – Het verhaal van Peter en Anita’ voor professionals en vrijwilligers
Film ‘Leven met Parkinson – Het verhaal van Peter en Anita’ voor professionals en vrijwilligers
11 april 2023
Peter is 66 jaar en heeft een ongeneeslijke ziekte. Hij heeft de hersenziekte Parkinson. De ziekte heeft invloed op het leven van Peter en zijn vrouw Anita. In deze korte film laten we zien hoe Peter en Anita omgaan met de ziekte van Peter en het feit dat hij steeds meer moet inleveren. Bij de film hoort een handleiding om deze film te bekijken en na te bespreken met professionals en vrijwilligers.
Wat zie je in de film
Peter is 66 jaar en heeft de ziekte Parkinson. De ziekte openbaarde zich toen Peter 49 jaar oud was. De eerste symptomen waren trillen. De ziekte heeft zich verder ontwikkeld en Peter moest stoppen met werken. Zijn vrouw Anita besloot eerder te stoppen met werken, om zo lang mogelijk met Peter te kunnen genieten van het leven, nu hij nog enigszins mobiel is. Peter en Anita vertellen hoe zij omgaan met de ziekte van Peter. De rol van Anita als echtgenote en mantelzorger wordt duidelijk belicht. De film duurt 8 minuten.
Werken op basis van persona’s
De film van Peter en Anita sluit aan bij één van de persona’s die Agora eerder ontwikkelde om meer inzicht te geven in wat het betekent om te leven met een ongeneeslijke aandoening. Hoe ziet je dagelijks leven eruit? Van wie krijg je hulp, wat zijn daarin knelpunten? Waarover maak je je zorgen? Denk je wel eens over je levenseinde na? Deze vragen stelde Agora aan 4 mensen met een ongeneeslijke aandoening. Hier vind je hun verhalen, in de vorm van persona’s.
De film laat zien dat mensen met een ongeneeslijk ziekte méér zijn dan alleen patiënt. Dit stimuleert de kijker om te reflecteren op de vier verschillende dimensies van ondersteuning: fysiek, sociaal, spiritueel en psychologisch.
Voor wie is de film bedoeld
We hebben de film speciaal gemaakt voor:
- Zorgprofessionals, bijvoorbeeld wijk- of specialistisch verpleegkundigen, huisartsen, POH-ers.
- Professionals in het sociaal domein, bijvoorbeeld wijkteams, sociaal werkers, Wmo-consulenten, ouderenadviseurs, mantelzorgconsulenten, cliëntondersteuners.
- Vrijwilligersorganisaties, bijvoorbeeld afdelingen van ouderenbonden, kerkelijke gemeenten, buurtinitiatieven, migrantenorganisaties.
Handleiding bij de film
Bij de film hoort ook een handleiding, met meer achtergrondinformatie, tips en een reeks vragen die je jezelf of een groep kunt stellen tijdens een nabespreking, na het bekijken van de film.
Voorbeeldvragen voor de zorg:
- Wat weet je over het leven van je patiënt/cliënt?
- Wat weet je van het ondersteuningsaanbod in die andere dimensies?
- Welke succeservaringen heb je met het verbinden van verschillende dimensies?
Voorbeeldvragen voor het sociaal domein
- Kom je in je werk ook Peters en Anita’s tegen?
- Ben je ervan bewust dat Peter ongeneeslijk ziek is en daarmee in de palliatieve fase is?
- Met welke organisaties kun je samenwerken rondom Peter en Anita?
Voorbeeldvragen voor vrijwilligers:
- Misschien herken je ook dingen van Peter en Anita bij jezelf of bij een naaste?
- Welke vragen zou je aan Peter willen stellen? En welke aan Anita?
- Hoe zou jij van betekenis kunnen zijn voor Peter en Anita?
Ondersteuning van Agora
Wil je de film ook inzetten? En wil je ondersteuning van Agora bij een themabijeenkomst of workshop? Neem dan contact met ons op via info@agora.nl of 030 65758 98.
Leven met het einde in zicht – de waarde van een brede benadering
Leven met het einde in zicht – de waarde van een brede benadering
9 maart 2022
De Raad van Volksgezondheid & Samenleving (RVS) brengt vandaag een advies uit over het belang van passende zorg en ondersteuning voor mensen voor wie de dood door ziekte of toenemende kwetsbaarheid in zicht komt, zonder dat duidelijk is wanneer deze zal volgen. Het brede perspectief, zoals ontwikkeld in de palliatieve zorg, kenmerkt zich door aandacht voor de fysieke, sociale, psychologische en spirituele dimensies van het leven. Met dit advies pleit de raad om deze brede benadering al eerder te benutten als mensen daar behoefte aan hebben.
Dat vraagt om bewustwording over de waarde van deze benadering, ook buiten het palliatieve zorgaanbod, bij patiënten, en bij bijvoorbeeld medisch specialisten in ziekenhuizen, huisartsen en verpleegkundigen in de thuiszorg. Ook is het nodig andere hulpverleners als geestelijk verzorgers, sociaal werkers en vrijwilligers beter te betrekken.
Download het rapport hier.
Delen:
Ook interessant
Persona Piet laat zien: elke professional kijkt door zijn eigen bril
Acht professionals aan het woord over persona Piet
Persona Piet laat zien: elke professional kijkt door zijn eigen bril
29 juni 2021
Om een beter beeld te schetsen van de leefwereld van mensen met een ongeneeslijke ziekte en hun naasten maakte Agora in samenwerking met Movisie vier persona’s, die zijn gebaseerd op echte levensverhalen. Eén van de persona’s is Piet, hij heeft de ziekte van Parkinson. Recent stelden we aan acht professionals de vraag: Hoe kijken professionals in zorg en sociaal domein naar Piet en werkt zo’n persona als instrument? Wat zou het voor Piet betekenen als al deze professionals met wie hij door zijn ziekte te maken krijgt, samen één integraal levensplan op alle vier dimensies, zouden maken en wat is daarvoor nodig?
Veel mensen met een levensbedreigende aandoening ervaren dezelfde hindernissen en uitdagingen in hun dagelijks leven. Agora zet persona’s in als instrument om het gesprek te faciliteren tussen professionals, werkzaam in de zorg en het sociaal domein. Het is praktisch gezien vaak niet mogelijk om mensen met een ongeneeslijke ziekte aan tafel te krijgen. Via een persona kan Agora toch casuïstiek inzetten. De persona’s zijn fictief maar tegelijkertijd heel levensecht: ze zijn gevormd na gesprekken met diverse met mensen met een ongeneeslijke ziekte. Wie kan immers beter de gevolgen van een ongeneeslijke ziekte verwoorden dan zij zelf?
De persona’s helpen Agora ook om te onderzoeken hoe professionals en vrijwilligers in de zorg en het sociaal domein meer gezamenlijk kunnen denken en werken vanuit de leefwereld van ongeneeslijk zieke mensen. Die integrale aandacht voor de 4 dimensies noemen we bij Agora de palliatieve benadering.

In gesprek over persona Piet
In de regio Zaanstreek-Waterland dacht stichting Huis aan het Water in Katwoude, waarmee Agora een proeftuin organiseert mee. Tony den Hollander, gepensioneerd huisarts, ging voor Agora in gesprek met regionale zorgprofessionals over de vraag: Hoe kijk jij naar Piet, wat kun jij voor hem en zijn vrouw betekenen? Met wie werk je samen en naar welke organisaties en collega’s verwijs je door? Hoe denk je dat het beter kan? Daarnaast gingen we in gesprek met deskundigen in het sociaal domein in dezelfde regio. Naast neurologen, psychologen, een huisarts, Parkinson-verpleegkundigen vroegen we een Wmo-consulent en sociaal werker over hun aanpak.
Specialist
Wat bij het analyseren van de gesprekken meteen opvalt, is het verschil in perspectief. De ziekte van Parkinson gaat gepaard met fysieke en cognitieve achteruitgang. De impact op het leven van de zieke is groot. Specialisten in een ziekenhuis zijn vooral gefocust op de behandeling en begeleiding van patiënten met medicatie en andere (para)medische interventies, die het welzijn bevorderen. Genezing is immers niet mogelijk. Daarnaast kunnen ze therapieën aanbieden die patiënten en hun naasten leren omgaan met de gevolgen van de ziekte (cognitieve problemen, angst, depressie en slaapstoornissen). Op deze manier dragen ze bij aan de kwaliteit van leven van Piet. “Ik voel me vooral een manager in Quality of Life”, zegt de neuroloog. Terwijl hij in feite alleen kijkt naar hoe het fysiek met Piet gaat. De andere drie dimensies die Agora onderscheidt, psyche, zingeving en sociale context, blijven buiten beschouwing. Logisch, gezien de taak van de arts, maar wel een gemis voor Piet.
Ik voel me vooral een manager in Quality of Life
Neuroloog
Gespecialiseerd verpleegkundige
De gespecialiseerd Parkinson-verpleegkundige die we spraken kan in het ziekenhuis de begeleiding van patiënten en naasten overnemen van de neuroloog. Zij kan wat breder kijken omdat ze meer tijd en aandacht aan patiënt en naaste kan besteden dan de neuroloog, kan zelfstandig doorverwijzen naar paramedici en voert ook wel eens gesprekken over wensen en behoeften.
In sommige gevallen schakelt zij de huisarts of de POH-er in, als de mantelzorger of naaste hulp en ondersteuning nodig heeft of meer complexe zorg nodig is. Palliatieve zorg is meer het terrein van generalisten zoals huisartsen, denkt zij.
Huisarts
Voor de huisarts is het weer anders. De geïnterviewde huisarts vertelt dat er in een gemiddelde huisartsenpraktijk weinig patiënten met Parkinson voorkomen, waardoor ook beperkt kennis en ervaring opgebouwd wordt. In een casus waarbij de arts in kwestie ingeschakeld werd door de neuroloog, ging het om een naaste die veel problemen ondervond door de veranderende persoonlijkheid van haar man. Hulp aan naasten biedt bijvoorbeeld Parkinson-Net in de vorm van lotgenotencontact. Maar het komt regelmatig voor, zo ook in deze casus, dat de partner zelf patiënt wordt. Uiteindelijk ging het thuis niet meer en werd de patiënt met Parkinson in een verpleeghuis opgenomen.
Verpleegkundigen en psycholoog
Een grote wens van de verpleegkundigen en psycholoog in het ziekenhuis blijkt de mogelijkheid om patiënten thuis te bezoeken en hen in hun eigen context te zien functioneren. Om sneller inzicht in problemen te krijgen of een ‘warme’ overdracht te doen. De Parkinsonverpleegkundige: ‘Een patiënt had last van ‘freezing’ en medicatie werkte niet. De oorzaak was valangst en na een huisbezoek hebben we kleedjes en andere obstakels verwijderd en was het probleem opgelost.” Helaas blijkt zulk huisbezoek door schotten in de financiering in de praktijk lastig.
Sociaal werker
Professionals uit het sociaal domein zijn net als hun collega’s uit de zorg gericht op de kwaliteit van leven van Piet en zijn vrouw. Zij kijken alleen vanuit een ander perspectief: dat van een zinvol bestaan. Zij vragen zich af: Wat kan Piet nog? Wat voor dagbesteding past bij hem? Hoe wil of kan hij ook in deze fase zelf van betekenis zijn, bijvoorbeeld als vrijwilliger? De sociaal werker zei bijvoorbeeld: “Ik heb laatst een vrijwilliger ingeschakeld bij iemand die erg van schilderen hield maar door de ziekte niet meer alle voorbereidingen kon doen. Door samen te schilderen werd het leuk voor beide partijen.”
WMO-consulent
De Wmo-consulent gaat na een aanvraag voor een voorziening vaak op huisbezoek en kijkt dan veel breder. “Als blijkt dat het thuisfront overbelast is, zoeken we naar een vorm van begeleiding of dagbesteding om de mantelzorger te ontlasten.” Soms is er een gezamenlijk huisbezoek met iemand die al een vertrouwensband met de cliënt heeft, bijvoorbeeld de POH-er uit de huisartsenpraktijk. “Samen zoeken we naar creatieve oplossingen, bijvoorbeeld in aangepast vervoer.” Een welzijnsorganisatie kan cliënt en mantelzorger ondersteunen met informatie en bemiddelen bij ondersteuning door thuiszorg, Wmo, vrijwilligers of de POH-er.
Lokale samenwerking, het begin is er
Zorgprofessionals verwijzen met name binnen het zorgdomein door naar andere specialisten in zorg: paramedici, Arboartsen of GGZ-instellingen.
In de eerste lijn wordt al meer samengewerkt: huisartsen en thuiszorg hebben in de praktijk korte lijnen met Wmo-consulenten en welzijnsorganisaties. In de regio bestaat een groot overleg met partijen uit de zorg, Wmo, GGZ, woningcorporaties, welzijn, maar ook bijvoorbeeld de politie, waarin casussen anoniem worden besproken.
Dat geeft hoop. Want wat zou het voor Piet en zijn vrouw betekenen als alle professionals die nu afzonderlijk naar deze casus hebben gekeken deze ook in de praktijk gezamenlijk hadden besproken? Zou daarmee de wens van de geïnterviewden uit het sociaal domein uitkomen, namelijk meer samenwerking en meer wederzijdse bekendheid van wat er allemaal mogelijk is?
En vooral: wat zou dat voor Piet betekenen als hij en zijn vrouw niet aan iedere professional apart hun verhaal zouden hoeven doen, maar een plan op maat kregen? Samengesteld door diverse professionals in hun regio?
Agora gelooft in die aanpak. De interviews rond Piet laten zien dat hier winst te behalen valt. Ook Agora’s proeftuin in de Oude IJsselstreek laat hele interessante resultaten zien. Nog deze zomer starten we samen met Huis aan het Water een nieuwe proeftuin. Aan de hand van casuïstiek gaan medewerkers uit de (palliatieve) zorg en het sociaal domein de meerwaarde van samenwerking, kennisdeling en korte lijnen in de praktijk onderzoeken en meteen in praktijk brengen. Door casuïstiekbespreking onderzoeken ze hoe we in Nederland proactief kunnen anticiperen op de gevolgen van ziek zijn. Voor Piet, zijn naasten en alle anderen met een ongeneeslijke ziekte kan dit een wereld van verschil maken.
Zelf een brug slaan met een Persona?
De persona’s vormen een spiegel voor het eigen handelen, maar kunnen ook een brug slaan in het gesprek tussen zorg en sociaal domein. De Persona’s van Agora zijn voor iedereen vrij te gebruiken.
Dus ga er mee aan de slag in jouw eigen organisatie of samen met een partnerorganisatie.
Om je op weg te helpen delen we hier drie kernvragen:
1. Als je het verhaal van de persona leest: wat kan jij of jouw organisatie betekenen voor iemand met deze ziekte of zijn/haar naasten?
2. Welke soort ondersteuningsvragen hoor je bij de persona? Kijk voor inspiratie eens op de infographic Palliatieve ondersteuning
3. Met welke organisaties in de regio werk je samen (of kun je samenwerken) om de integrale ondersteuning vorm te geven? Kijk voor inspiratie op de infographic Sociale kaart.
Delen:
Ook interessant
Film over de ongeneeslijk zieke Carla voor professionals en vrijwilligers
Film over de ongeneeslijk zieke Carla voor professionals en vrijwilligers
23 juni 2020
Carla Jonkman is 62 jaar en heeft een ongeneeslijke ziekte. Zij heeft de longziekte COPD. Haar laatste levensfase is aangebroken, hoe lang die duurt is onduidelijk. Agora maakte een korte film over het leven van Carla. Mét een handleiding om deze film in te zetten voor professionals en vrijwilligers.
Wat zie je in de film
Carla is alleenstaand en heeft 2 zoons, van wie er nog één thuis woont. Je ontdekt hoe Carla ermee omgaat dat ze niet meer beter wordt en welke gevolgen de ziekte COPD heeft op haar dagelijks leven. Als kijker loop je als het ware een dagje mee met Carla. Carla vertelt hoe zij haar toekomst ziet en welke steun ze ontvangt vanuit haar omgeving. De film duurt 5 minuten.
Bekijk op ons YouTube kanaal de film mét en zonder ondertiteling. Plus alle bijbehorende teasers.
Werken op basis van persona’s
Carla is één van de persona’s die Agora ontwikkelde om meer inzicht te geven in wat het betekent om te leven met een ongeneeslijke aandoening. Hoe ziet je dagelijks leven eruit? Van wie krijg je hulp, wat zijn daarin knelpunten? Waarover maak je je zorgen? Denk je wel eens over je levenseinde na? Deze vragen stelde Agora aan 4 mensen met een ongeneeslijke aandoening. Hier vind je hun verhalen, in de vorm van persona’s.
Van één van hen maakten we ook een korte film. In deze film zie je dat ongeneeslijk zieke mensen méér zijn dan alleen patiënt. Dit stimuleert de kijker te reflecteren de op vier verschillende dimensies van ondersteuning: fysiek, sociaal, spiritueel en psychologisch.
Voor wie is de film bedoeld
We hebben de film speciaal gemaakt voor:
- Zorgprofessionals, bijvoorbeeld wijk- of specialistisch verpleegkundigen, huisartsen, POH-ers.
- Professionals in het sociaal domein, bijvoorbeeld wijkteams, sociaal werkers, Wmo-consulenten, ouderenadviseurs, mantelzorgconsulenten, cliëntondersteuners.
- Vrijwilligersorganisaties, bijvoorbeeld afdelingen van ouderenbonden, kerkelijke gemeenten, buurtinitiatieven, migrantenorganisaties.
Handleiding bij de film
Bij de film hoort ook een handleiding, met meer achtergrondinformatie, tips en een reeks vragen die je jezelf of een groep kunt stellen tijdens een nabespreking, na het bekijken van de film.
Voorbeeldvragen voor de zorg:
- Wat weet je eigenlijk over het leven van je patiënt/cliënt?
- Wat weet je eigenlijk van het ondersteuningsaanbod in die andere dimensies?
- Welke succeservaringen heb je met het verbinden van verschillende dimensies?
Voorbeeldvragen voor het sociaal domein
- Kom je in je werk ook Carla’s tegen?
- Ben je ervan bewust dat Carla ongeneeslijk ziek is en daarmee in de palliatieve fase is?
- Met welke organisaties kun je samenwerken rondom Carla?
Voorbeeldvragen voor vrijwilligers:
- Misschien herken je ook dingen van Carla bij jezelf of bij een naaste?
- Welke vragen zou je aan Carla willen stellen?
- Hoe zou jij van betekenis voor Carla kunnen zijn?
Ondersteuning van Agora
Wil je de film ook inzetten? En wil je ondersteuning van Agora bij een themabijeenkomst of workshop? Neem dan contact met ons op via info@agora.nl of 030 65758 98.
